肥満症×スローカロリー講演会レポート①「肥満症」を治療して、高血圧や糖尿病など健康障害を一気に改善
2016年10月28日
講演会「内臓脂肪肥満の解消とスローカロリーライフ」レポート(1)

日本人は少し肥満になっただけで、高血圧、2型糖尿病、脂質異常症などの健康障害が起こりやすい。体重をわずか3%減らしただけで、これらのリスクを下げられるという。
講演会「内臓脂肪肥満の解消とスローカロリーライフ」が、日本肥満症予防協会・スローカロリー研究会・Jミルクの共催で、『STOP!肥満症』推進月間にあたる10月に開催された。「肥満症」の予防・対策のための具体的な方法を専門家が伝授した。
肥満がなぜ健康障害を招くのか
松澤佑次 先生(日本肥満症予防協会理事長)

松澤佑次氏は内臓脂肪を前提とした「メタボリックシンドローム」という概念のもととなる「内臓脂肪症候群」を提唱し、インスリン抵抗性や高血圧などに関連の深い「アディポネクチン」を発見した肥満研究の第一人者で、日本肥満学会理事長などを歴任した。
松澤氏を委員長として2005年に、日本内科学会、日本動脈硬化学会など8学会の合同委員会がつくられ、動脈硬化のリスクの高い「メタボリックシンドローム」という概念を提唱し、診断基準を発表した。
日本人は「少し太っている」という軽度の肥満の段階で、2型糖尿病、高血圧、心筋梗塞などになりやすいことが解明されたのは、松澤氏の研究で多くのことが分かったからだ。
BMIは体重(kg)を身長(m)の二乗で割った値。BMIは世界中で肥満の判定に用いられており、肥満の判定は欧米ではBMI30以上だが、日本では25以上となっている。
厚生労働省の調査によると男性の28.7%、女性の21.3%がBMI25以上の肥満だ。肥満は働き盛りの40歳代から増え始め、50歳代にピークを迎える。「男性では若いうちから肥満が増え、女性では若いうちはやせ過ぎが多いが、中年を過ぎるとやはり肥満が増える。日本人の肥満は非常にデリケートな特徴があるが、早くから対策することが大切だ」と、松澤氏は言う。
日本人は軽度の肥満でも健康障害が起こりやすい
日本では、軽度の肥満でも糖尿病や高血圧、脂質異常症などを合併している人が多い。そうした人の腹部CT画像を見ると、腹腔内(おなかの中の腸の周り)に脂肪が多く蓄積されているケースが多い。日本を含むアジアでは、BMIが低くても内臓脂肪が蓄積しやすいため、内臓脂肪量を減らす治療と指導が重要となっている。
「肥満症」とは、肥満が原因となったり関連している健康障害を合併し、医学的に減量を必要とする病態をさす。健康障害を伴う肥満症は、治療をして体重を減らすと合併している健康障害を改善できる可能性が高いため、治療の対象となる。
一口に肥満といっても、健康障害を伴う場合と伴わない場合がある。健康障害を伴わない肥満も、放置しておくと将来にさまざまな健康障害が引き起こされるおそれがあるので、効果的な指導が必要だ。
軽度の肥満でなぜ健康障害が起きやすいのかを解明する研究の過程で、内臓脂肪の蓄積が病気を起こすメタボリックシンドロームの仕組みが分かり、その結果が特定健診・保健指導の基本的な方針につながった。
また、内臓脂肪はさまざまな「アディポサイトカイン」(生理活性物質)を分泌している。体重が増え肥満となり脂肪細胞が肥大すると、アディポサイトカインの分泌異常が生じ、食欲の増進や代謝の乱れが生じる。例えばTNF-αはインスリンの働きを悪くして血糖を上昇させ、PAI-1は血栓を作りやすくして動脈硬化を促進する。
内臓脂肪型肥満になると、血糖や血圧を下げ善玉といわれる「アディポネクチン」は減少し、糖尿病や高血圧を引き起こす。さらに、肥満になると、食欲抑制作用のある「レプチン」の作用が弱くなり、食欲を抑えにくくなる。
スローカロリーと内臓脂肪の密接な関係
宮崎 滋 先生(公益財団法人結核予防会理事、総合健診推進センター長、スローカロリー研究会理事長、日本肥満症予防協会副理事長)

「メタボリックシンドローム」という概念が社会では定着してきたが、一方で「肥満症」については十分な注意が向けられていない。両者の違いは、予防と治療のどちらに重点を置いているかということで、メタボリックシンドロームは内臓脂肪があることを前提に、動脈硬化を予防することに力点が置かれているが、肥満症は疾患であり、治療をするための概念だ。
「糖尿病や高血圧、脂質異常症などの健康障害があり治療を受けていて、肥満を合併している患者さんはたくさんいます。こうした肥満症の患者さんが、体重を減らしやせると、健康障害も改善するケースが多くあります」と、宮崎滋氏は言う。
しかし、患者一人ひとりに時間をかけて生活習慣指導を行うことは容易ではない。肥満症に合併して、2型糖尿病や高血圧、脂質異常症のある人や、尿酸値が高かったり、睡眠時無呼吸があったりなど、複数の疾患を健康障害としてもっている患者が多い。それぞれの疾患に対して薬物治療が選択されるが、肥満症を改善して体重を減らすと、健康障害を一挙に改善できる可能性がある。
あいち健康の森健康科学総合センターが行った研究では、肥満症の診断基準があてはまる人に保健指導を行ったところ、体重を3%減らしただけで、中性脂肪、HbA1c、血圧、肝機能が改善し、善玉コレステロールも増えた。
体重65kgの人の3%の減量目標は約2kg。これくらいの体重であれば、食事と運動を工夫して減らせるのではないだろうか。
「3%というわずかな体重減少でも、健康障害を改善できます。"ちょっと太っている程度ならそれぼと心配しなくても良いのではないか"と考える人もいますが、例えば高血圧の患者が太っているなら、体重を下げて内臓脂肪を減らしたら血圧値も下がる可能性が高い。薬で血圧を下げるのは良いにしても、減量すればもっと効果が現れる、あるいは薬を減らすことができます」と、宮崎氏は言う。
体重をコントロールすれば健康障害を改善できる

日本肥満学会は、体重を減らすことでメリットのある人を適切に選び出し、適切に治療することを目的に、「肥満症診療ガイドライン2016」を策定した。
肥満症とは「BMIが25以上で、肥満に起因・関連する11疾患のうち、ひとつでも合併している」「11疾患を合併していなくても、CTで計測した内蔵脂肪量が100平方センチメートル以上」という条件があてはまる病態だ。
11疾患は、「2型糖尿病」「脂質異常症」「高血圧」「痛風・高尿酸血症」「心筋梗塞」「脳梗塞」「腎臓病」「脂肪肝」「月経異常」「睡眠障害」「運動器疾患」「腎臓病」。
肥満症は「肥満が原因で病気になっている」ということで、減量治療をして体重をコントロールすれば病気は良くなると考えられている。例えば2型糖尿病の患者に「肥満症」があてはまる場合、体重を減らしてコントロールすれば血糖コントロールも改善する可能性が高い。
糖質の「質」や「摂り方」にも注目
肥満症を改善するために宮崎氏が提案する食事法が「スローカロリー」だ。「スローカロリー」とは、体内でゆっくりと消化吸収される糖質のことで、糖質の「質」や「摂り方」に着目した考え方を指す。糖質がゆっくり消化吸収されることで、急激な血糖上昇や過激な脂肪蓄積を抑えることができる。
消化吸収の早い糖は小腸の入り口近くで吸収されてしまうので、摂取後の血糖値が急激に上昇してしまう。スローカロリーであれば、小腸全体でゆっくりと消化吸収されるため、血糖値の上昇を抑えることができる。血糖値の上昇がゆるやかであることは、「内臓脂肪がつきにくい」「血圧が下がる」などのメリットが得られる。また、満腹感や集中力を持続できるという。
「カロリー」や「糖質」という言葉を聞くと、多くの人が「ゼロ」「オフ」「カット」などの言葉を連想するが、「エネルギーの量のみで判断するのではなく、糖質の体内での使われ方や吸収のされ方など、"質"を考慮するべきだ」と、宮崎氏は指摘している。
肥満症診療の現在―チーム医療とコメディカルのミッション―
齋藤 康 先生(千葉市病院事業管理者、日本肥満症予防協会副理事長)

肥満症の治療目標は「まず3%の減量」で、肥満症は多くの疾患を合併しているが、体重コントロールによって内臓脂肪が減ると、合併する疾患が一斉に改善することが多い。そのために食事療法や運動療法、行動療法を駆使して治療が進められる。
一方で、現代の日本は経済優先社会で、多くの産業が快楽の追及を優先した結果、「過食」と「運動不足」が促され肥満が増えている。また、ストレス社会でもあり、食べることでストレスを解消している人も少なくない。
医療者が肥満症を改善するための食事メニューを示しても、患者が食事スタイルを改善するのは簡単ではない。医療者は減量によって、健康障害のリスクを軽減でき、大きなメリットを得られることを示す必要がある。それぞれの患者の生活スタイルを尊重しながら、精神面もサポートすることも重要だ。
そのために、医師、看護師、管理栄養士、保健師、薬剤師、理学療法士、臨床心理士などが、チーム医療で一丸となって取り組んでいく必要がある。肥満症の改善は医師1人でできるものではない。
肥満症の治療が患者にとっては苦痛であることも少なくない。医療者は共感的な態度をもって患者に接し、患者との信頼関係を高めていくことが大切だ。そして、栄養指導や運動指導では、決して大きな目標ではなく、短期間で達成可能な「小さな目標」を設定すると効果的だ。
健康は自分の財産であるといわれる。そうであれば、自分の財産は自分で守ることが当然であるように、自分の健康もまた自ら守ることが当然で、これがセルフケアの基本だ。そして、病気を治すのは医師であるとともに、患者自身の役割でもある。
医療者がそれぞれが専門性を発揮しつつ、さまざまな領域の専門職と連携し協同していくことで、セルフケアは育っていく。新しい時代の健康づくりとは、自ら育む健康であり、それを医療者がサポーターとなり支えることが重要だ。
講演会「内臓脂肪肥満の解消とスローカロリーライフ」レポート(2)
スローカロリーで肥満解消 糖質吸収を遅らせて血糖値上昇を抑える
一般社団法人 日本肥満症予防協会
一般社団法人 スローカロリー研究会
一般社団法人 Jミルク

肥満症×スローカロリー講演会レポート②スローカロリーで肥満解消 糖質の吸収を遅らせて血糖値の上昇を抑える
2016年10月28日
講演会「内臓脂肪肥満の解消とスローカロリーライフ」レポート(2)

肥満を解消するために、食事で野菜を先に食べる「ベジファースト」が効果的だ。食生活にゆっくり消化吸収される糖質や、GI値の低い牛乳などの乳製品を積極的にとりいれることも勧められる。
講演会「内臓脂肪肥満の解消とスローカロリーライフ」が、日本肥満症予防協会・スローカロリー研究会・Jミルクの共催で、『STOP!肥満症』推進月間にあたる10月に開催された。「肥満症」の予防・対策のための具体的な方法を専門家が伝授した。
ベジファーストにみる食事の質と糖質コントロール
西村一弘 先生(駒沢女子大学人間健康学部教授、東京栄養士会会長)

糖尿病の人にとって、食事療法はもっとも基本的な治療法となる。食事療法がきちんとできていないと、運動療法や薬物療法だけでは、なかなか治療効果を得られない。食事療法は糖尿病患者に限って必要というわけではない。健康診断で血糖値が高めで糖尿病予備群と判定された人や、肥満の人でも、食事に注意することが必要だ。
早い時期から食事に気を付けて、インスリンの効きを良くすることで、糖尿病の発症を予防したり、重症化を予防することができるようになる。血糖値は食事によって上昇するが、食事の量や種類、そして食べ方を変えることで血糖値の上がり方を抑えることができる。
最近はテレビなどでも「ベジファースト」が注目されている。野菜から先に食べることで、食後の高血糖を防ぐことができる。まずは食物繊維が豊富で低カロリーの野菜を先に食べて、血糖値を上げやすい炭水化物を後に回すことが基本だ。
2型糖尿病患者の多くは、血糖値を下げるホルモンであるインスリン分泌の立ち上がりが遅れる。健康な人では食事を食べ始めるとインスリンがすぐに分泌され、血糖を下げるが、2型糖尿病患者の場合はインスリンの立ち上がりが遅く、早い段階で炭水化物などを食べると、インスリンが間に合わずに高血糖の状態になってしまう。
先に野菜を食べて、インスリンが分泌し始める食事の後半に少しずつ炭水化物などを食べることで、食後の高血糖を防ぐことができる。また、よく噛んでゆっくり食べることも、食後高血糖を防ぐために重要だ。
ゆっくり消化吸収される糖質が話題に

1型糖尿病は、インスリンが膵臓から全く出ない、もしくはほとんど出ない状態になる病気だ。小児の1型糖尿病患者は、食事を摂るタイミングに合わせてインスリンを注射で補い、血糖値を正常値に保つ必要がある。一方で、子供の成長という面からみると、炭水化物、タンパク質、脂質をバランス良く摂って、健康的な体を作っていく必要があるので、糖質を制限することは勧められない。
そこで西村一弘氏はゆっくり消化吸収される糖質である「パラチノース」に着目し、1型糖尿病の患者会などでも活用している。「パラチノース」は、カロリーは砂糖と同じ4kcal/gだが、小腸での分解速度が砂糖に比べて約5倍遅く、ゆっくり消化吸収されるため、砂糖と異なる生理学的な性質を示す。
糖質は重要なエネルギー源だ。ゆっくり吸収される「パラチノース」には、血糖値の上昇抑制作用がある。「パラチノース」を病院給食や医療食に利用する例や、健康に与える影響について調べた研究も増えている。
糖尿病やメタボリックシンドロームの人に、消化吸収の速度の遅い糖質は有用だ。特に成長期にある小児糖尿病患者にとっては、血糖値の上昇を緩やかにしながら、成長に必要なエネルギーを確保でき、血糖値の乱高下を起こさないというメリットがある。西村氏は小児1型糖尿病患者のサマーキャンプでも、この糖質を長年にわたって使用しているという。
高齢の糖尿病患者では、低栄養や低血糖が原因で、サルコペニアや認知症のリスクが高まる。この原因を予防しながら、血糖値の急激な上昇を抑制する食事は、極めて有効だという。
「乳和食」で食塩を減らし、カルシウムを増やす

牛乳は、筋肉を作り活発な内臓を保つために必要なタンパク質、骨や歯をつくるカルシウムやビタミンが豊富に含まれる食品だ。
また、グリセミック指数(GI)は、ブドウ糖を摂取した後の血糖上昇率を100として、それを基準に、同量摂取したときの食品ごとの血糖上昇率をパーセントで表した数値。牛乳や乳製品は代表的な低GIの食品で、牛乳などを食事に組み合わせることで、血糖値の上昇を抑えられることが確かめられている。
一方、日本の伝統的な食事である和食は、米飯を主食に、主菜や副菜に魚介類や野菜類を多く使い、脂肪分も少ないことから、健康的な食事とされているが、実は食塩の摂取量が増えてしまい、カルシウムも不足しがちになるという弱点がある。
高血圧や骨粗しょう症などのリスクを下げるためには、減塩とカルシウム摂取が必要だ。そこで考案されたのが、和食の弱点を補いながら、おいしい減塩食を楽しめる「乳和食」だ。
「乳和食」は、味噌や醤油などの伝統的調味料に、牛乳を組み合わせることで、「こく味」や「うま味」を引き出す調理法だ。利用されている食材本来の風味や特徴を損なわずに、塩分を減らし、和食を健康的に食べられるという。
栄養バランス食としての牛乳とカロリーコントロール
上西一弘 先生(女子栄養大学栄養生理学教室教授)

牛乳や乳製品を摂り過ぎるとメタボリックシンドロームや肥満につながるという誤解が少なくない。しかし、実際は牛乳・乳製品をよく摂る人は、メタボリックシンドロームの割合が低いという研究報告を上西一弘氏が紹介した。
研究では、20~60歳代の7,650人を対象に(解析対象者は8659人)、牛乳の摂取など日常の食生活、運動習慣、腹囲、血圧値、中性脂肪値、コレステロール値など健康診断の結果を調査した。
牛乳・乳製品の摂取量により4つのグループに分け、摂取量のもっとも少ないグループ(男性0mg~100mg未満、女性0mg~100mg未満)を1とした場合の比率を解析した。
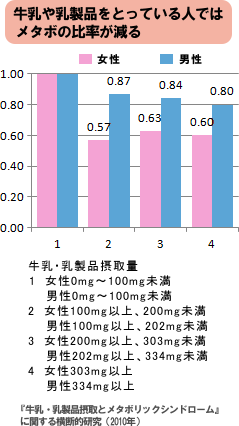
その結果、「もっとも多く牛乳・乳製品を摂取する女性グループでは、もっとも飲まないグループと比べてメタボリックシンドロームの割合が40%少ない」、「もっとも多く牛乳・乳製品を摂取する男性グループでは、最も飲まないグループと比べてメタボリックシンドロームの割合が20%少ない」ことが明らかになつた。
女性では、牛乳・乳製品の摂取が多いほど腹囲、体格指数(BMI)、中性脂肪、収縮期血圧が低く、善玉のHDLコレステロールは高かった。男性では、牛乳・乳製品の摂取が多いほど「血圧」が低かった。
メタボリックシンドロームの男性を対象とした介入研究でも、牛乳や乳製品を摂取することで血圧低下の効果を得られることが明らかになっている。
カルシウムや牛乳・乳製品摂取による抗肥満効果のメカニズムについて、多くの研究者が解明に取り組んでいる。カルシウムを摂取することで脂肪細胞での脂肪合成が抑えられ、脂肪が分解されやすくなることや、牛乳の蛋白質が分解される際に生成されるペプチドが血圧を低下させることなどが影響していることなどが考えられている。
講演会「内臓脂肪肥満の解消とスローカロリーライフ」レポート(1)
「肥満症」を治療すれば、糖尿病や健康障害を一気に改善できる
一般社団法人 日本肥満症予防協会
一般社団法人 スローカロリー研究会
一般社団法人 Jミルク

掲載記事・図表の無断転用を禁じます。 ©2006-2026 soshinsha. 日本医療・健康情報研究所
